
Actualizar
La COVID-19 ha afectado a la recepción del tratamiento, pero a día de hoy 28,2 millones de personas seropositivas disponen de medicamentos
06 Diciembre 2021
06 Diciembre 2021 06 Diciembre 2021Durante la pandemia de COVID-19, se han producido considerables contratiempos en la respuesta al VIH, en especial cuando en muchos países ocurrían los primeros confinamientos y los programas del VIH se esforzaban por adecuarse a la situación. Aún así, también existen muchos ejemplos inspiradores de adaptación y resiliencia.
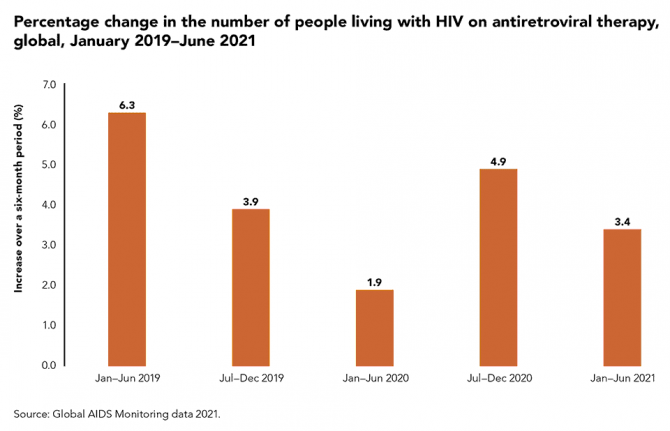
El número de personas que viven con el VIH y que reciben terapia antirretroviral aumentó sólo un 1,9 % entre enero y junio de 2020, pasó de 25,5 a 26 millones de personas. A esto se suma un incremento acelerado del 4,9 % entre julio y diciembre de 2020, alcanzando la cifra de 27,3 millones de personas, la cual creció un 3,4 % durante los seis primeros mes del año posterior. A finales de junio de 2021, había 28,2 millones de personas seropositivas en tratamiento en todo el mundo.
Our work

Actualizar
Carta del Príncipe Harry al Sr. Tedros Adhanom Ghebreyesus y a la Sra. Winnie Byanyima con motivo del Día Mundial del Sida
01 Diciembre 2021
01 Diciembre 2021 01 Diciembre 2021
Por el Príncipe Harry, Duque de Sussex Patrocinador Fundador de Sentebale
En este Día Mundial del Sida reconocemos los 40 años que han determinado la vida de muchas personas. Honramos a aquellas que han perdido la vida y reafirmamos nuestro compromiso con una comunidad científica que ha trabajado sin descanso contra esta enfermedad. Mi madre estaría profundamente agradecida por todo lo que ustedes representan y han logrado. Todos compartimos esa gratitud, así que gracias.
Resulta sorprendente ver ahora que los principales activistas del sida del mundo también lideran el llamamiento a la equidad de la vacuna COVID-19. Vacunar al mundo es una prueba de nuestro carácter moral y estamos experimentando un fracaso estrepitoso en cuanto a la equidad global del tratamiento. Al igual que la crisis del sida, en el último año se ha vuelto a poner de manifiesto que el valor de la vida depende de si se ha nacido y/o se vive en una nación rica o en un país en vías de desarrollo.
Hace tiempo que sabemos (gracias a los expertos médicos) que si no somos capaces de cumplir los objetivos acordados de vacunar al 40 % de la población de cada país para finales de año, y al 70 % para el próximo septiembre, es probable que surjan variantes de COVID-19 mucho más peligrosas. Sin embargo, aquí estamos.
Aunque todavía es demasiado pronto para conocer el riesgo total que supone la variante Ómicron, que sólo conocemos gracias a que los expertos de África Meridional la han identificado, no cabe duda de que su aparición es muy preocupante. Ahora más que nunca, la mayoría del mundo que no tiene voz necesita ser escuchada, y la responsabilidad de acabar con esta pandemia recae en nuestros líderes. Cualquier otra cosa es contraproducente.
Eso significa romper los monopolios farmacéuticos que impiden que las vacunas lleguen a las comunidades del mundo que las necesitan; eso significa que los gobiernos cumplan sus promesas y entreguen las dosis que acordaron; eso significa conseguir acuerdos internacionales sobre pandemias con plazos estrictos y exigir a los demás que los cumplan; eso significa tratar todas las vidas humanas como vidas iguales.
Es hora de aprovechar las lecciones que aprendimos a lo largo de la pandemia de VIH/sida, donde millones de personas murieron innecesariamente debido a las enormes desigualdades en el acceso al tratamiento. ¿Estamos realmente cómodos repitiendo los fracasos del pasado? Todo lo que he aprendido, de los jóvenes de Sentebale, me dice que no. Ven cómo la repetición de estos errores es destructiva y contraproducente; una traición a la próxima generación.
Dediquemos el día de hoy a celebrar y a construir sobre el trabajo de los profesionales, que convirtieron lo que antes era una sentencia de muerte en una enfermedad controlable. Dediquemos el día de mañana a continuar nuestros esfuerzos para salvar vidas y marcar la diferencia.

Actualizar
Los preservativos constituyen una parte fundamental de la prevención combinada
22 Noviembre 2021
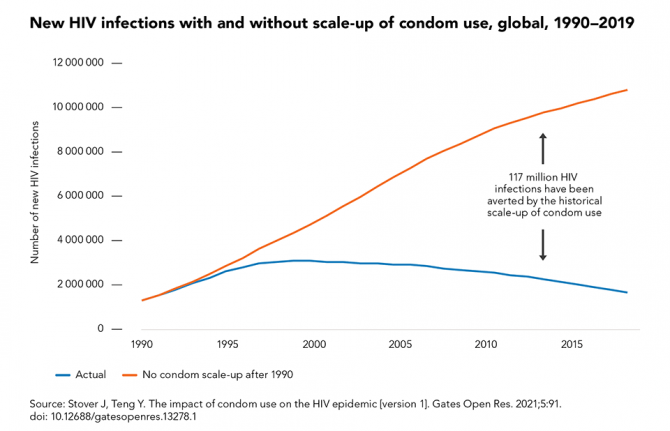
22 Noviembre 2021 22 Noviembre 2021Los preservativos masculinos y femeninos y el lubricante, cuando se utilizan de forma correcta y sistemática, ofrecen una protección muy elevada contra el VIH, las infecciones de transmisión sexual y los embarazos no deseados. El uso del preservativo ha tenido un gran impacto en la pandemia mundial del sida: las simulaciones de modelos muestran que el aumento del uso del preservativo desde 1990 ha evitado alrededor de 117 millones de nuevas infecciones por el VIH, casi la mitad de ellas (47 %) en África subsahariana y más de un tercio (37 %) en Asia y el Pacífico.
Si se incrementan las tasas de uso del preservativo hasta alcanzar una cobertura del 95 % en los actos sexuales de mayor riesgo para 2025 y se mantienen las demás intervenciones de prevención en los niveles de 2019, se logrará aproximadamente un tercio de las reducciones necesarias de las nuevas infecciones por el VIH. El uso sistemático del preservativo, aunque es posible, ha resultado difícil de conseguir en todas las poblaciones. Por ejemplo, las mujeres de numerosos países necesitan mayor capacidad de acción y apoyo para negociar el uso sistemático del preservativo. Además, algunas personas eligen otros métodos de prevención del VIH cuando están disponibles. Por lo tanto, los preservativos por sí solos no son suficientes para controlar la epidemia de VIH. La consecución íntegra del objetivo de prevención para 2025, que consiste en reducir las nuevas infecciones anuales por el VIH a menos de 370 000, requiere una mayor inversión en la prevención combinada del virus, para garantizar el acceso y el uso de preservativos, así como todas las demás opciones de prevención para el 95 % de las personas en riesgo de infección por el VIH.

Actualizar
La raza afecta a la prestación de servicios vinculados al VIH en los Estados Unidos de América
15 Noviembre 2021
15 Noviembre 2021 15 Noviembre 2021Hay constancia de disparidades raciales en materia de servicios para el virus en varias partes del mundo desarrollado.
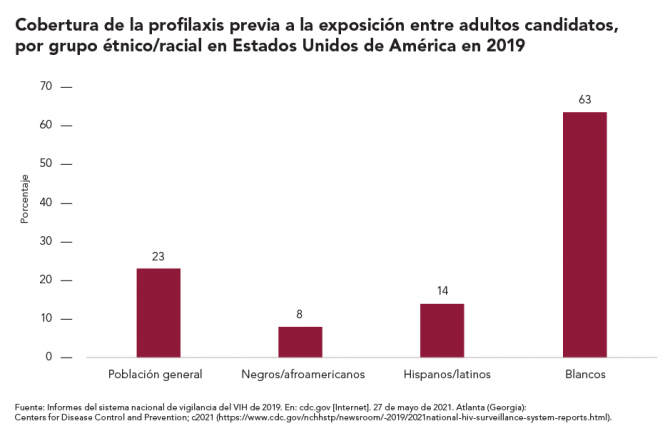
En los Estados Unidos de América, las personas negras representan un porcentaje desproporcionadamente alto de las nuevas infecciones por el VIH: 41 % en 2019, aunque se ha de señalar que este grupo racial representa únicamente el 13 % de la población del país. Esto se debe, en parte, a la menor cobertura de los servicios de prevención del VIH. Frente al 63 % de la población blanca, sólo el 8 % de la población negra y el 14 % de la población hispana y latina, candidatos a la profilaxis previa a la exposición, recibieron la receta.
Además, existen estudios que revelan disparidades raciales en los resultados del tratamiento contra el VIH, con un retraso en el inicio del tratamiento y la atención, un menor cumplimiento del tratamiento antirretroviral, mayor estigma y discriminación, desconfianza o falta de acceso a los profesionales de la salud y un deficiente acceso a los seguros médicos, como factores que propician esta situación. Muchas de estas carencias afectan a los varones homosexuales negros y latinos y otros hombres que tienen relaciones sexuales con hombres, que deben hacer frente tanto a las desigualdades raciales como a la homofobia.

Actualizar
La continuación del tratamiento preocupa cada vez más
08 Noviembre 2021
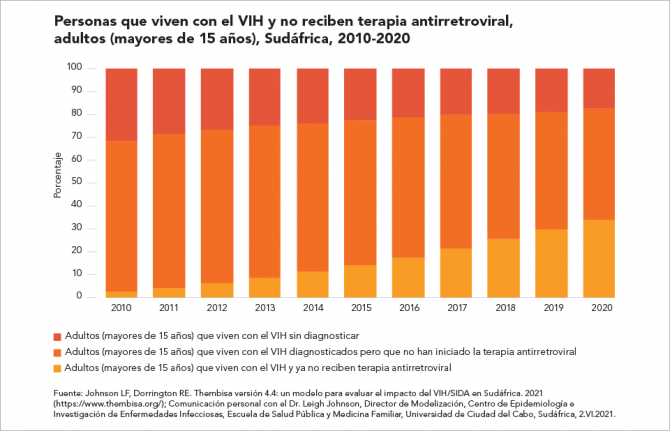
08 Noviembre 2021 08 Noviembre 2021Los datos de Sudáfrica resaltan el reto al que se enfrentan muchos programas de tratamiento cuando se trata de retener eficazmente a las personas en la atención del VIH.
El programa de tratamiento del VIH en Sudáfrica beneficia a muchas más personas que viven con dicho virus que en cualquier otro del mundo, pues en 2020 más de 5 millones de adultos (mayores de 15 años) recibieron terapia antirretroviral. Entre los 2,5 millones de adultos que viven con el VIH en Sudáfrica sin recibir el tratamiento, un porcentaje cada vez mayor corresponde a personas que lo habían iniciado pero que no continúan.
Los esfuerzos por apoyar que las personas que reciben tratamiento lo mantengan y que logren una supresión viral duradera son cruciales para mejorar los resultados de salud. Además mejora los beneficios de prevención del tratamiento y evita la aparición de cepas del VIH resistentes a los medicamentos. Hace poco, la Organización Mundial de la Salud actualizó sus directrices sobre el tratamiento del VIH con una nueva recomendación para rastrear a aquellas personas que se han desvinculado de la atención médica y brindarles apoyo para que la retomen.

Actualizar
Los servicios de paliación de daños reducen las nuevas infecciones por el VIH
01 Noviembre 2021
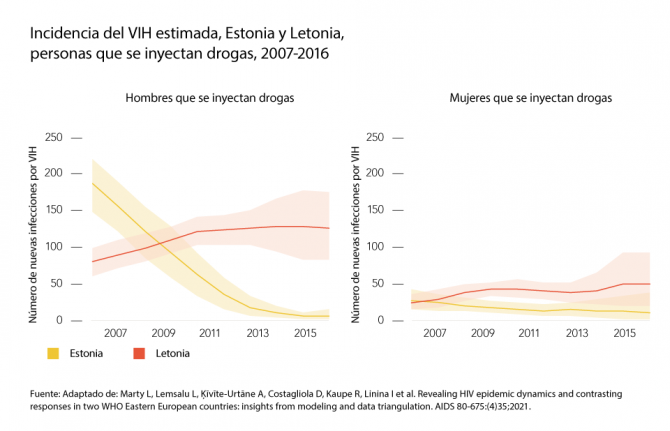
01 Noviembre 2021 01 Noviembre 2021Los colindantes estados bálticos de Estonia y Letonia ofrecen claros ejemplos de cómo diferentes propuestas sanitarias afectan a las epidemias de VIH entre las personas que se inyectan drogas. A principios de los 2000, ambas naciones contaban con dos de los índices más elevados de diagnóstico de VIH en Europa. Al igual que en muchos otros países europeos, el uso compartido de equipos de inyección no esterilizados por parte de los usuarios de drogas estaba desencadenando las epidemias de VIH.
Las dos epidemias comenzaron a tomar direcciones distintas a mediados de los 2000. Según el estudio HERMETIC, las nuevas infecciones por el VIH en Estonia disminuyeron en un 61 % a nivel nacional, y un 97 % entre los hombres que se inyectaban drogas entre 2007 y 2016.
La epidemia de VIH de Letonia siguió una trayectoria diferente. El estudio HERMETIC señala que, entre 2007 y 2016, las nuevas infecciones por el VIH aumentaron en un 72 % globalmente. En 2016, la incidencia general del VIH en Letonia era casi el doble que la de Estonia (35 casos frente a 19 de cada 100 000 personas)
Ambas epidemias giraban en torno al uso compartido de equipos de inyección por parte de personas que se inyectan drogas, y también en torno a las relaciones sexuales sin protección entre estas personas y sus parejas sexuales. El estudio concluyó que la principal diferencia entre ambas epidemias residía en la disponibilidad de los servicios de paliación de daños.
Los programas de intercambio de agujas y jeringuillas estaban operativos en Letonia desde 1997, pero a una escala muy limitada. Todavía en 2016, Letonia distribuía 93 agujas y jeringuillas por usuario al año. En el mismo tiempo, Estonia distribuía 230. Ambos países fomentaron el acceso a terapias de sustitución de opiáceos, las cuales están probadas como método de reducción de la inyección de drogas y la transmisión del VIH. Además, se mejoraron los servicios de pruebas del VIH y terapia antirretroviral para las personas que se inyectan drogas. Si bien el acceso a las terapias de sustitución de opiáceos permaneció limitado en ambos países, fue mayor en Estonia que en Letonia.
Los resultados del estudio HERMETIC indican que, para 2016, cerca de la mitad de las personas que se inyectan drogas en Estonia se hacían la prueba del VIH cada 12 meses. De las personas que habían obtenido un resultado positivo, tres cuartos se encontraban en terapia antirretroviral. Mientras tanto, en Letonia, un 10 % de las personas que se inyectaban drogas se hicieron una prueba del VIH en algún momento entre los años 2007 y 2016, y de todas las personas que vivían con el VIH, sólo el 27 % seguía una terapia antirretroviral. Una adopción lenta de las directrices internacionales para el tratamiento contra el VIH contribuyó a la menor cobertura de tratamientos en Letonia.

Actualizar
El déficit financiero ralentiza la respuesta al VIH en África Occidental y Central
25 Octubre 2021
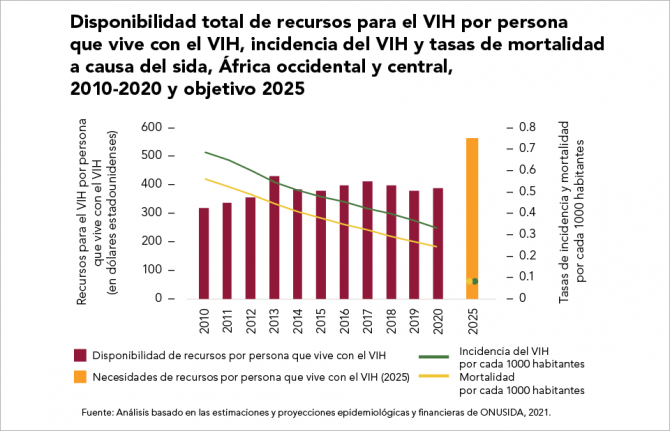
25 Octubre 2021 25 Octubre 2021La falta de inversión en las respuestas al VIH de los países de renta media baja fue una de las principales razones por las que no se consiguieron los objetivos mundiales para 2020. La disponibilidad de recursos financieros durante los últimos cinco años se mantuvo siempre por debajo de los recursos necesarios. En 2020, se situó un 29 % inferior con respecto al objetivo de 26 000 millones de dólares para ese año (en dólares estadounidenses constantes de 2016).
En África Occidental y Central, la enorme escasez de recursos y la continua dependencia de los gastos de bolsillo (como las cuotas de los usuarios de los servicios sanitarios) están asociadas a un descenso más moderado de la incidencia de infección por el VIH y de la tasa de mortalidad a causa del sida. Sin embargo, en África Oriental y Meridional una combinación de inversiones nacionales e internacionales ha impulsado la rápida expansión de la prevención, pruebas y tratamiento del VIH en zonas con una tasa elevada, lo que ha dado lugar a una reducción firme y constante de la tasa de infecciones y de la mortalidad del virus.


Actualizar
Los países con ingresos medios-altos pagan más por los medicamentos para el VIH, pero es posible lograr la reducción de precios
18 Octubre 2021
18 Octubre 2021 18 Octubre 2021El coste de los medicamentos antirretrovirales tiene un efecto importante en las necesidades de recursos para las respuestas al VIH. En la actualidad, los precios medios de la terapia antirretroviral de primera y segunda línea son muy similares en los países con ingresos medios-bajos, pero son sustancialmente más altos en los países con ingresos medios-altos.
Por ejemplo, los países de Europa oriental, Asia central y América Latina tienden a pagar precios considerablemente más altos por los medicamentos antirretrovirales en comparación con los países de otras regiones. Sin embargo, mediante el uso estratégico de las flexibilidades en virtud del Acuerdo sobre los Aspectos de los Derechos de Propiedad Intelectual relacionados con el Comercio (ADPIC) y a través de la reorganización de los sistemas de gestión de abastecimiento y suministro para aprovechar las economías de escala, sí se pueden lograr más reducciones de precios para los medicamentos antirretrovirales y otros productos básicos clave para el VIH. En caso de conseguir estos y otros ahorros de costes, un aumento del 17 % en los recursos para las pruebas y el tratamiento del VIH puede resultar en una subida del 35 % en el número de personas que reciben tratamiento para 2025, suficiente para alcanzar los objetivos de pruebas y tratamiento de 95-95-95.
Nuestra acción

Actualizar
Las personas que viven con el VIH tienen un mayor riesgo de enfermedad por COVID-19, pero un menor acceso a las vacunas
11 Octubre 2021
11 Octubre 2021 11 Octubre 2021Cada vez hay más datos que demuestran que las personas que viven con el VIH y contraen la infección por SARS-CoV-2 corren un mayor riesgo de requerir hospitalización y desarrollar complicaciones clínicas.
Los datos procedentes de los Estados Unidos de América reflejan que las personas que vivían con el VIH y contrajeron la infección por el SARS-CoV-2 presentaban muchas más probabilidades que las personas seronegativas de necesitar hospitalización y desarrollar otras patologías graves. Asimismo, de acuerdo con distintos estudios llevados a cabo en Inglaterra y Sudáfrica, el riesgo de morir por la COVID-19 entre las personas con VIH era el doble que el de la población general. Las enfermedades relacionadas con el sida en estado avanzado y/o la presencia de comorbilidades crónicas, que tienden a ser comunes en las personas que viven con el VIH, parecen estar directamente relacionadas con la gravedad de la COVID-19 en la población seropositiva.
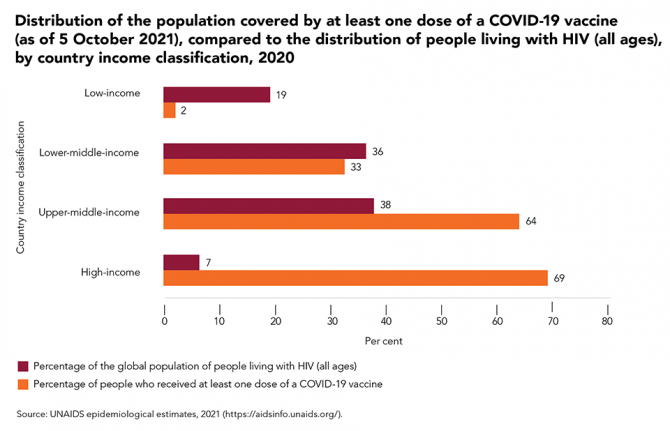
Sin embargo, el acceso a las vacunas contra la COVID-19 en todo el mundo sigue siendo extremadamente desigual e injusto. A principios de octubre de 2021, todavía había bajos niveles de acceso a las vacunas en los países de ingresos bajos y medios, que precisamente son los que albergan a más de la mitad (55 %) de las personas que viven con el VIH en todo el mundo.
Nuestra acción

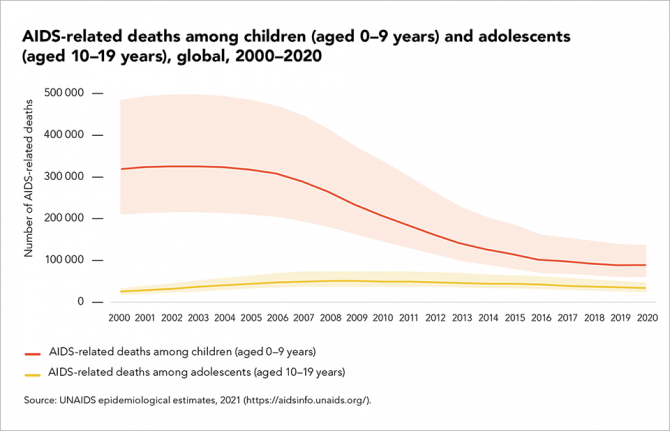
Actualizar
Lento progreso en las muertes relacionadas con el sida entre adolescentes
04 Octubre 2021
04 Octubre 2021 04 Octubre 2021Las actuales desigualdades en las pruebas y el tratamiento del VIH para los niños que viven con el VIH y las tendencias en la cobertura histórica de los servicios para prevenir la transmisión vertical (de madre a hijo) del VIH están impulsando las tendencias interanuales de la mortalidad relacionada con el sida.
Las reducciones en las muertes relacionadas con el sida entre niños y adolescentes son más pronunciadas entre los niños de 0 a 9 años (un 60 % menos desde 2010), lo que refleja tanto la mejora en los esfuerzos por prevenir nuevas infecciones verticales como los esfuerzos por diagnosticar y tratar a los niños en los meses posteriores al parto y durante la lactancia.
Sin embargo, entre los adolescentes (de entre 10 y 19 años), el progreso es más lento, y las muertes relacionadas con el sida se redujeron solo un 37 % en el mismo período.
El mayor reto para el tratamiento pediátrico es encontrar rápidamente a los niños que viven con el VIH y que pasaron desapercibidos durante el parto o la lactancia, y vincularlos con la atención. La ampliación del índice basado en los derechos humanos, las pruebas familiares y domésticas y las pruebas de autodiagnóstico, así como la integración de las pruebas de detección del VIH en otros servicios sanitarios infantiles, pueden ayudar a cerrar esta brecha.



